
Что такое атопический дерматит
Клиническая картина заболевания
Характерные симптомы АтД
Чем опасен атопический дерматит?
Причины возникновения АтД
Диагностика атопического дерматита
Лечится ли АтД?
Рекомендации по питанию
Рекомендуемые бытовые условия
Бытовая химия - чем пользоваться?
Правильный уход за кожей
Все, что нужно знать про гормональные мази
Это точно АтД?
Список использованной литературы
Рецензии от врачей
Атопический дерматит является одним из наиболее распространенных заболеваний, которое затрагивает от 10 до 20% детей во всем мире, в разных возрастных группах и вне зависимости от пола. Среди кожных заболеваний в медицинской практике его ставят в 20−40% случаев.
Атопический дерматит (АтД) — мультифакториальное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением и возрастными особенностями локализации и морфологии очагов поражения.
Атопический дерматит (АтД) в типичных случаях начинается в раннем детском возрасте, может продолжаться или рецидивировать в зрелом возрасте, значительно нарушает качество жизни больного и членов его семьи. В большинстве случаев развивается у лиц с наследственной предрасположенностью и часто сочетается с другими формами аллергической патологии, такими как бронхиальная астма (БА), аллергический ринит (АР), аллергический конъюнктивит, пищевая аллергия (ПА).
В основе развития атопического дерматита лежит наследственная (генетическая) предрасположенность или нарушения в работе иммунной системы.
Диагностика атопического дерматита основывается преимущественно на клинических данных.
Объективных диагностических тестов, позволяющих подтвердить диагноз, в настоящее время не существует.
Обследование включает тщательный сбор аллергоанамнеза, оценку распространенности и тяжести кожного процесса, а также аллергологическое обследование.
"Обычно манифестация АтД у детей происходит на первом году жизни. Заболевание проходит в своем развитии три стадии, которые могут быть разделены периодами ремиссии или переходить одна в другую." - врач-педиатр Наталия Плут.
Как следствие при АтД имеют место два наиболее распространенных явления: высокая чувствительность кожи к разнообразным факторам окружающей среды и склонность кожи к возникновению аллергических воспалительных реакций.
Диагностировать данное заболевание может ТОЛЬКО врач аллерголог-иммунолог или дерматолог. А не педиатр, косметолог, блогер, бабушка или подружка. То же самое касается назначения лечения.
В большинстве случаев атопический дерматит начинает проявляться в раннем детском возрасте до 2 лет. В зависимости от возраста сила проявлений, место локализации и некоторые нюансы течения заболевания могут меняться. У больных также могут проявляться другие заболевания, например, аллергический ринит, бронхиальная астма. Отчетливо выделяется сезонность обострений. Обычно в холодное время года происходит ухудшение состояния, а летом — улучшение. Часто обострение заболевания может развиваться под влиянием определенных провоцирующих факторов — аллергены, раздражающие вещества, стресс, неблагоприятные внешние факторы.
Как уже было отмечено, проявления АтД несколько отличаются в разные возрастные периоды. Условно проявления атопического дерматита можно разделить на 3 периода: младенческий, детский, подростковый и взрослый.

У детей в первые 6 месяцев жизни, начиная с 2−3 месячного возраста, наиболее частые места поражений кожи — лоб и щеки, волосистая часть головы. Отмечаются симметричные покраснения и маленькие пузырьки (папулы), при нажатии на которые выделяется жидкость, впоследствии засыхающая в виде желтовато-коричневых корочек. Зуд преимущественно усиливается к ночи.
После 6 месяцев до 2 лет — в этот период проявления распространяются на кожу голеней, предплечий, туловища и ягодиц, а также могут появиться в складочках кожи. Именно в младенческий период воспалительный процесс протекает особенно остро.
Младенческий период атопического дерматита обычно или заканчивается ко второму году жизни ребенка выздоровлением (у 60% пациентов), или переходит в следующий период.
От 2 лет до подросткового возраста проявления чаще встречаются на запястьях, в области под коленями, локтевом сгибе, ладонях и ступнях, шее. Высыпания в основном без экссудата и представлены в большей степени папулами, узелками, бляшками, возможны эрозии, особенно на ладонях, пальцах и стопах. На коже появляются краснота, отек, корочки, нарушается целостность кожных покровов, кожа становится толще, сильнее проявляется кожный рисунок и сопровождается это все зудом. Часто отмечается потемнение век и их шелушение.
Точный возраст начала этого периода варьируется в разных источниках от 8 до 12 лет. У подростков и взрослых часто проявления встречаются на сгибательных поверхностях (локтей и под коленями), на задней поверхности шеи, в заушных областях, а порой остаются исключительно в виде поражения рук (экзема). Часто на коже появляются красные бляшки с расплывчатыми краями, выраженная сухость кожи, шелушения, трещины. Пораженные поверхности также зудят, порой постоянно, а иногда приступообразно. Обычно проявление симптомов усиливается в холодное время года и с наступлением отопительного сезона.
Степень тяжести оценивается, основываясь на интенсивности кожных высыпаний, распространенности поражений и картины состояния здоровья в целом.
При легком течении заболевания его проявления обычно ограничиваются незначительным зудом, легким покраснением и шелушением, незначительными высыпаниями, редкими 1−2 раза в год обострениями, которые длятся не более 1 месяца в холодное время. Отмечается положительный эффект от проводимого лечения и поддерживающего ухода.
При средней степени тяжести заболевания отмечается более распространенный характер поражения кожи. Частота обострений увеличивается до 3−4 раз в год на более продолжительное время. Зуд становится более интенсивным, появляются множественные очаги поражения кожи и усиливается выделение экссудата. Причем все эти явления приобретают упорное течение, несмотря на проводимое лечение.
В тяжелых случаях атопический дерматит приводит к множественным и обширным поражениям кожи. Практически не проходящий зуд усиливается к вечеру и приводит к нарушениям сна. Появляются эрозии и глубокие трещины. Период ремиссии если и бывает, то очень редко и непродолжительное время. Частота обострений возрастает до 5 и более в год. Лечение если и приносит результат, то временный и незначительный.Клинические проявления АтД, как уже отмечалось, во многом зависят от возрастных особенностей. Но для него характерны различные виды высыпаний с покраснением, мокнутием, сухостью и отечностью кожи, сопровождающимися интенсивным зудом.
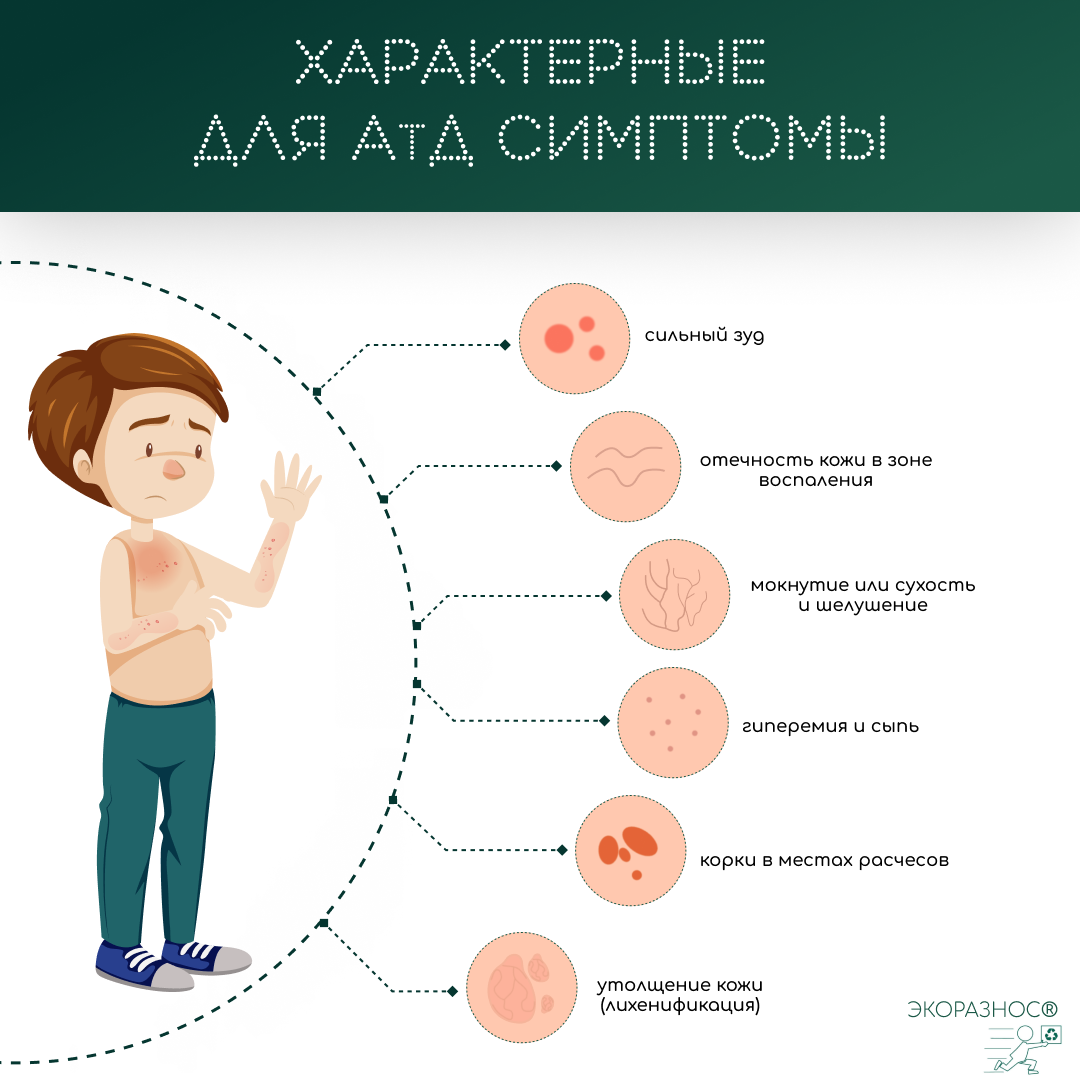
По характеру течения различают острую и хроническую стадии атопического дерматита.
При хронической стадии развивается утолщение кожи (лихенизация), выраженность кожного рисунка, усиление пигментации кожи век, постоянные расчесы с образованием корок. Возможно образование трещин на ступнях и ладонях. В хронической стадии могут проявиться такие типичные для атопического дерматита явления как:
Симптом Моргана или линии Дени — образование глубоких морщинок на нижних веках;
Симптом «меховой шапки» — поредение или дистрофия волос на затылочной области головы;
Симптом «полированных ногтей» — ногти становятся блестящими, со сточенными краями из-за постоянного расчесывания кожи;
Симптом «зимней стопы» — одутловатость и покраснение подошв стоп, трещины, шелушение.
Для лучшего понимания проявлений атопического дерматита стоит иметь представление о первичных элементах высыпаний.
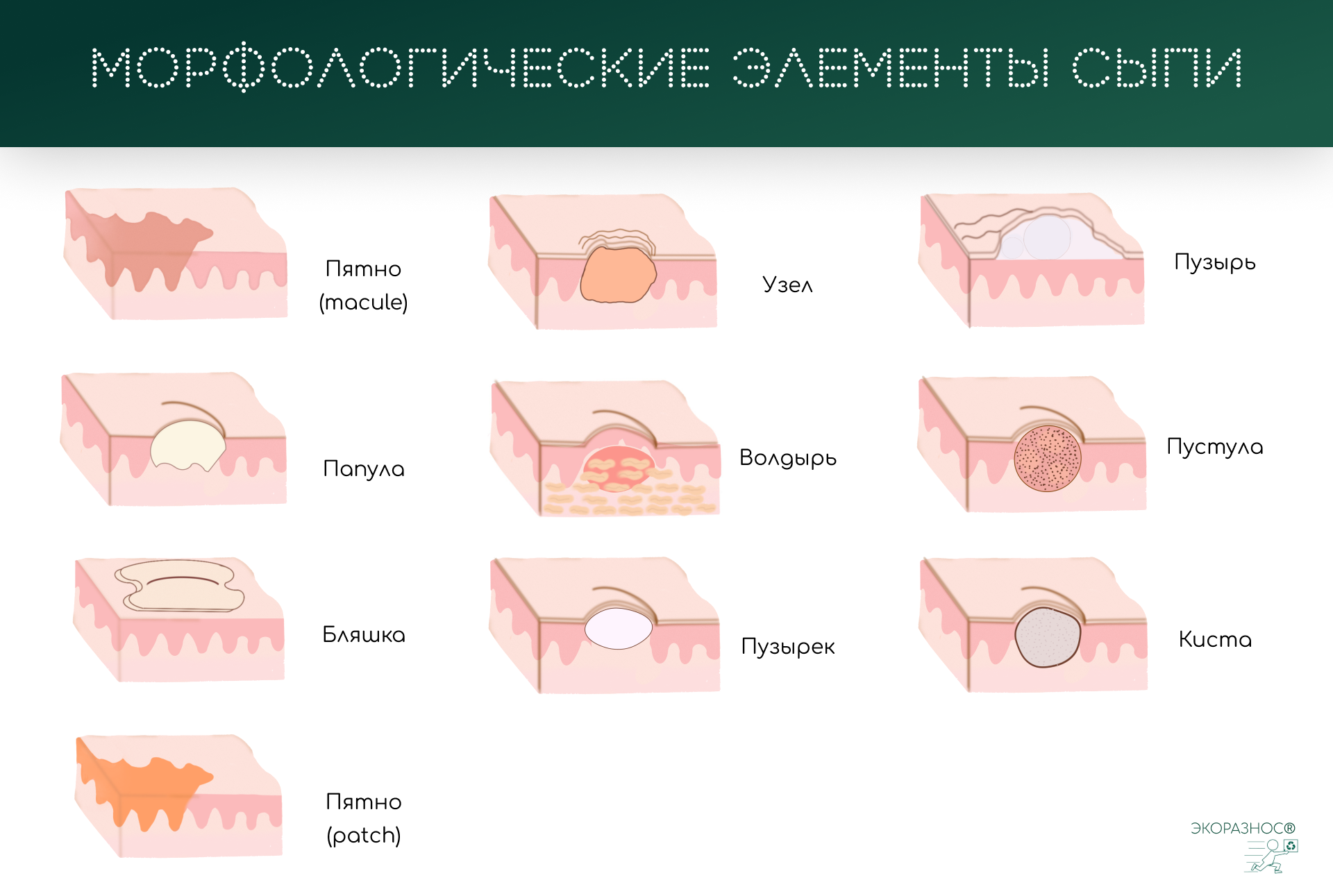
Пятно — ограниченное изменение окраски кожи;
Папула или узелок — небольшое бесполостное образование в верхних слоях кожи и выступающее над ней, розоватый воспаленный выступающий бугорок;
Бляшка — плоское образование на поверхности кожи диаметром >1 см с четкими краями. Они могут быть различной формы, сухими, гладкими, красными, коричневыми и т. д.;
Узел — по сути плотная папула диаметром >1 см, но залегающая в более глубоком слое кожи — гиподерме;
Волдырь — это бесполостное образование с жидкостью (экссудатом). Образуется он из-за ограниченного местного отека и расширения сосудов;
Пузырек или везикула — полостное образование диаметром менее 0,5 см под верхним слоем кожи, наполненное серозной или геморрагической жидкостью. При его вскрытии могут образоваться вторичные элементы сыпи, такие как язва или эрозия;
Пустула или гнойничок — полостное образование с гнойным содержимым;
Киста — доброкачественное новообразование в виде капсулы, которое имеет стенку и содержимое. Размер, содержание и строение могут быть различными в зависимости от характера возникновения.
Чешуйка — скопление отмерших клеток рогового слоя кожи;
Корка — образовывается при высыхании серозной, гнойной или геморрагической жидкости;
Эрозия — поверхностное повреждение кожи в пределах верхнего слоя эпидермиса;
Язва — глубокое повреждение кожи, захватывающее дерму. При заживлении образуются рубцы;
Трещина — линейный разрыв кожи;
Атрофия — необратимое изменение кожи с ее истончением, уменьшением объема, потерей кожного рисунка.Прежде всего, при АтД изменяется качество жизни, причем не только ребенка, но и всей семьи. Объясняется это в первую очередь тем, что из-за чрезвычайно интенсивного зуда ребенок испытывает реальные ощутимые физические страдания, которые приносят ему огромный дискомфорт и стресс.
Первое, что из этого вытекает, — нарушение режима сна. Ребенок не высыпается, а вместе с ним и все остальные члены семьи. А все мы знаем, что здоровый сон — основа нашего хорошего самочувствия, настроения, работоспособности и т. д.
Второе — стресс всей семьи, поскольку чаще всего имеется колоссальное моральное воздействие, особенно на маму, со стороны медицинских работников, родных и знакомых.
Кроме того:
- вследствие серьезных поражений кожи возможно присоединение вторичной бактериальной, грибковой или вирусной инфекции, которые негативно влияют на результативность лечения АтД.
Наиболее частое инфекционное осложнение при АтД — это появление вторичной бактериальной инфекции в виде стрепто- и/или стафилодермии.
Одним из редких и крайне тяжелых осложнений может стать развитие герпетической экземы Капоши, вызванной присоединением герпетической инфекции. При данном заболевании наблюдается распространение высыпаний, сильнейший зуд, повышение температуры, присоединение гнойной инфекции, развитие сепсиса, поражения центральной нервной системы;
-
возможно увеличение лимфоузлов в шейной, подмышечной, паховой и бедренной областях. Обычно данное состояние проходит самостоятельно после адекватного лечения, назначенного специалистом;
- возрастает риск развития пищевой аллергии и поллиноза (сезонного аллергического риноконъюнктивита), также в зависимости от тяжести течения АтД.
Чаще всего ребенок с атопическим дерматитом получает огромное количество лекарств, которые, естественно, имеют определенные побочные эффекты. Соответственно, возможно присоединение нежелательных реакций, связанных с действием лекарственных препаратов.
Особо подчеркиваем, что речь идет именно о риске развития некоторых сопутствующих заболеваний, а не о 100% вероятности их проявления.
Обычно все они связаны с тяжестью течения атопического дерматита. Чем тяжелее его течение, чем выше риск развития других возможных заболеваний. Но с большой долей вероятности этих нежелательных сопутствующих заболеваний можно избежать при адекватном лечении атопического дерматита и правильном уходе.
В основе развития атопического дерматита лежит генетическая предрасположенность к аллергическим заболеваниям, особенности или нарушения иммунной системы, а также врожденный дефицит в коже определенных белков.
По последним данным ВОЗ, в клинических рекомендациях, указывают даже на возможную взаимосвязь атопического дерматита с аутоиммунными заболеваниями, такими как ревматоидный артрит, целиакия, болезнь Крона, витилиго, склеродермия и другими нейро-вегетативными и психическими состояниями — синдромом дефицита внимания и гиперактивностью, депрессией, эпилепсией.
Диагноз «атопический дерматит» нельзя поставить самостоятельно без осмотра врача, сбора анамнеза жизни, наследственного анамнеза и обследования. Не обязательно любое высыпание на коже, покраснение и зуд являются проявлением именно этого заболевания. К диагностике и лечению атопического дерматита необходим особый подход знающим специалистом. Существует определенные методы диагностики, которые включают в себя диагностические критерии. Очень важно в любом случае сначала исключить причины, на которые может отреагировать любой ЗДОРОВЫЙ организм, который борется с агрессивной внешней средой. Ведь очень часто АтД путают с обычной чувствительностью кожи. Поэтому не спешите расстраиваться и ставить диагноз своему ребенку.

К сожалению, подтвердить данное заболевание довольно сложно и нет специфических методов, которые однозначно бы указали именно на него. Но согласно клиническим рекомендациям для диагностики АтД должны использоваться диагностические критерии J.M. Hanifin и G. Rajka.
По этим критериям для постановки диагноза необходимо сочетание трех основных и не менее трех дополнительных критериев.
- кожный зуд;
- типичная морфология и локализация поражения кожи: у детей первых лет жизни — покраснение и высыпания на лице и разгибательных поверхностях конечностей, у детей более старшего возраста и взрослых лиц — лихенификация и расчесы в области сгибов конечностей;
- хроническое рецидивирующее течение;
- наличие атопических заболеваний у пациента или его родственников.
- сухость кожи (ксероз);
- гиперлинеарность ладоней («складчатые») и подошв или фолликулярный гиперкератоз;
- начало заболевания в раннем детском возрасте (до 2 лет);
- склонность к кожным инфекциям (S. aureus, H. simplex);
- локализация кожного процесса на кистях и стопах;
- экзема сосков;
- хейлит;
- рецидивирующие конъюнктивиты;
- симптом Денни-Моргана (дополнительная складка нижнего века);
- кератоконус;
- передняя субкапсулярная катаракта;
- гиперпигментация кожи периорбитальной области;
- бледность/эритема лица;
- себорейная экзема;
- складки на передней поверхности шеи;
- зуд при повышенном потоотделении;
- обострение процесса и усиление зуда под влиянием провоцирующих факторов (шерстяная одежда, мыло, аллергены, ирританты, пищевые продукты, эмоциональный стресс и т. д.);
- перифолликулярная акцентуация;
- непереносимость пищи;
- сезонность обострений (ухудшение в холодное время года и улучшение летом);
- белый дермографизм
При физикальном осмотре рекомендуется проводить оценку тяжести клинических проявлений (таблица 1).
| Легкое течение | Среднетяжелое течение | Тяжелое течение |
|
Ограниченные участки поражения кожи, слабая эритема или лихенизация, слабый зуд кожи, редкие обострения — 1–2 раза в год
|
Распространенный характер поражения кожи с умеренной экссудацией, гиперемией и/или лихенизацией, умеренный зуд, более частые обострения (3–4 раза в год) с короткими ремиссиями
|
Диффузный характер поражения кожи с выраженной экссудацией, гиперемией и/или лихенизацией, постоянный сильный зуд и практически непрерывное рецидивирующее течение |
• Рекомендовано проведение общего клинического анализа крови.
Неспецифическим признаком может быть наличие эозинофилии, в случае присоединения кожного инфекционного процесса возможен нейтрофильный лейкоцитоз.
• Рекомендовано проведение кожных тестов со стандартизованными аллергенами (прик-тест, скарификационные кожные пробы).
Кожное тестирование выявляет IgE-опосредованные аллергические реакции; проводится аллергологом при отсутствии острых проявлений атопического дерматита у ребенка. Прием антигистаминных препаратов, трициклических антидепрессантов и нейролептиков снижает чувствительность кожных рецепторов и может привести к получению ложноотрицательных результатов, поэтому эти препараты необходимо отменить за 3, 7 дней и 30 суток, соответственно, до предполагаемого срока исследования.
• Не рекомендуется определение концентрации общего IgE в сыворотке крови — данный метод имеет низкую диагностическую ценность (низкий уровень общего IgE не указывает на отсутствие атопии и не является критерием исключения диагноза АтД).
• Рекомендована консультация диетолога для составления и коррекции индивидуального рациона питания.
• Рекомендована консультация ЛОР-врача для выявления и санации очагов хронической инфекции, ранняя диагностика и своевременное купирование симптомов аллергического ринита.
• Рекомендована консультация психоневролога при выраженном зуде, поведенческих нарушениях.
• Рекомендована консультация медицинского психолога для проведения психотерапевтического лечения, обучения технике релаксации, снятия стресса и модификации поведения.
Важно: При постановке диагноза «атопический дерматит» необходимо сначала исключить другие возможные заболевания: пеленочный дерматит, себорейный дерматит, аллергический и контактный дерматит, чесотка, экзема, псориаз, ихтиоз, Т-клеточная лимфома кожи, иммунодефицитные состояния и т. д.
Только комплексный подход к диагностике и терапии АтД приведет к постановке правильного диагноза и назначению грамотного лечения.
Для убедительности поставленного диагноза и рекомендаций необходимы консультации у врача аллерголога-иммунолога, дерматолога, педиатра и, при необходимости, у других специалистов.
С возрастом проявления атопического дерматита всегда уменьшаются. Имеются данные, что к 7 годам у 65%, а к 16−18 годам у 74% детей наступает спонтанная ремиссия АтД. Это означает, что при адекватном лечении и правильном уходе можно значительно повлиять на его проявления. Но в среднем у большинства людей АтД не исчезает и эпизодически будут наблюдаться его проявления.
Однако в целом данное заболевание не лечится, и можно лишь улучшить состояние кожи и выйти в ремиссию.
Это период, когда нет обострения и кожа находится в спокойном состоянии. Нет сильной сухости, зуда, шелушений и покраснений. Могут быть какие-то небольшие, но незначительные проявления, не влияющие на общее самочувствие человека.
В этот период обязательно продолжать использовать эмоленты и правильную последовательность ухода, соблюдать оптимальные условия окружающей среды.
При контакте кожи с каким-то веществом, например, некачественным стиральным порошком, вокруг места контакта кожи с аллергеном появляется местная реакция: покраснение или раздражение — это контактная реакция на конкретный раздражитель.
И возникнуть подобное может абсолютно у любого человека, поскольку это нормальная реакция организма в ответ на негативное воздействие.
При атопическом дерматите такого раздражителя нет, потому что реакция кожи в данном случае не аллергическая, а индивидуальная, генетически обусловленная особенность.
АтД — это системное заболевание иммунной системы, которое проявляется преимущественно поражением кожи. Конечно, какой-либо раздражитель также может оказывать влияние на атопичную кожу и вызывать неизбежное ухудшение ее состояния. Но он не будет решающим фактором, вызывающим подобное раздражение.
При атопическом дерматите кожа становится чувствительной и восприимчивой к ряду неблагоприятных внешних факторов, соответственно воздействие этих факторов становится причиной обострений атопического дерматита.
Физиологическим проявлением стресса является спазм сосудов кожи, который приводит к нарушению кровообращения, и данные процессы могут привести к обострению симптомов атопического дерматита.
Подробнее в полной версии